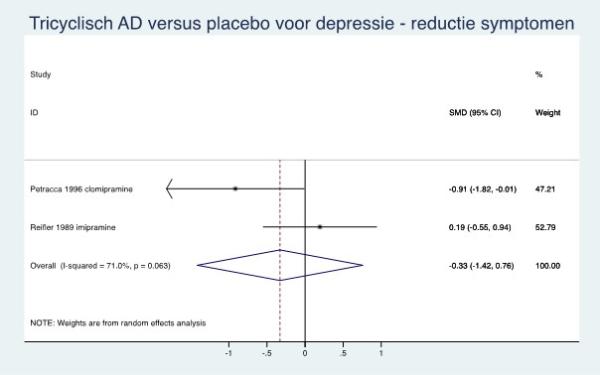
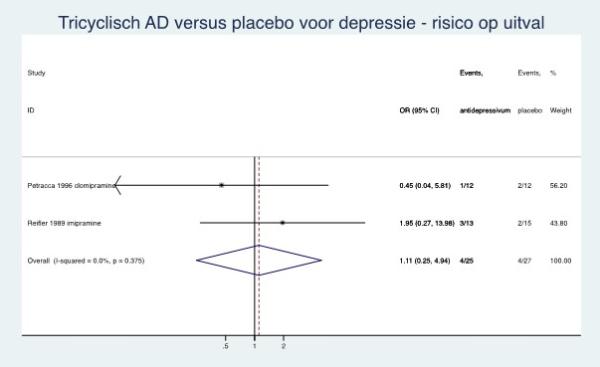
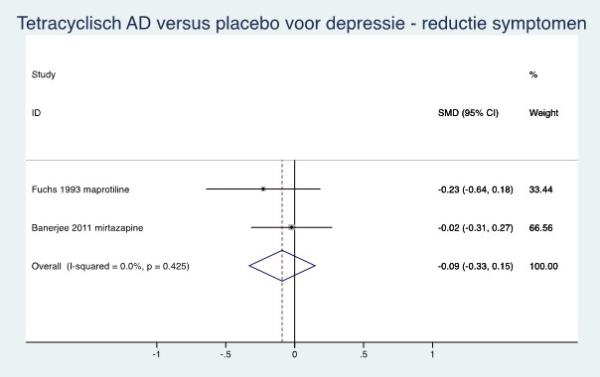
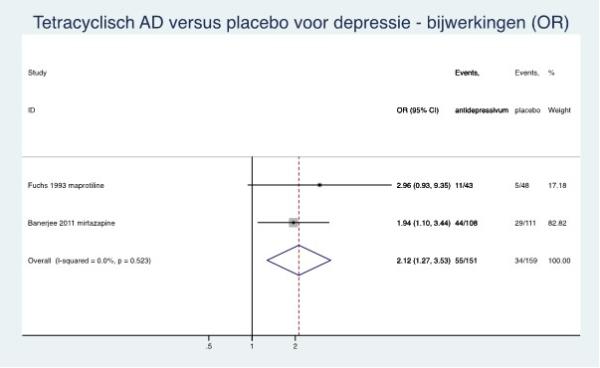
|
Referentie
|
Reden van exclusie
|
|
Primaire studies (RCT's): 15 studies
|
|
|
Ashida, S. (2000). The effect of reminiscence music therapy sessions on changes in depressive symptoms in elderly persons with dementia. Journal of Music Therapy, 37(3), 170-182.
|
design: geen RCT
|
|
Beck, C. K., Vogelpohl, T. S., Rasin, J. H., Uriri, J. T., O’sullivan, P., Walls, R., ... & Baldwin, B. (2002) Effects of behavioral interventions on disruptive behavior and affect in demented nursing home residents. Nursing Research 51(4), 219-228.
|
geen specifieke indicatie depressie
|
|
Boström, G., Conradsson, M., Hörnsten, C., Rosendahl, E., Lindelöf, N., Holmberg, H., ... & Littbrand, H. (2015). Effects of high-intensity functional exercise on depressive symptoms among people with dementia in residential care facilities: a randomised controlled trial. International Journal of Geriatric Psychiatry (8), 868-878.
|
geen specifieke indicatie depressie
|
|
Bruvik, F. K., Allore, H. G., Ranhoff, A. H., & Engedal, K. (2013). The effect of psychosocial support intervention on depression in patients with dementia and their family caregivers: an assessor-blinded randomized controlled trial. Dementia and geriatric cognitive disorders extra, 3(1), 386-397.
|
geen specifieke indicatie depressie
|
|
Chu, H., Yang, C. Y., Lin, Y., Ou, K. L., Lee, T. Y., O’Brien, A. P., & Chou, K. R. (2014) The impact of group music therapy on depression and cognition in elderly persons with dementia: a randomized controlled study. Biological Research for Nursing. 16(2), 209-217.
|
geen specifieke indicatie depressie
|
|
Chu, H., Yang, C. Y., Lin, Y., Ou, K. L., Lee, T. Y., O’Brien, A. P., & Chou, K. R. (2016) Effects of high-intensity functional exercise on depressive symptoms among people with dementia in residential care facilities: A randomised controlled trial. International Journal of Geriatric Psychiatry (8), 868-878.
|
geen specifieke indicatie depressie
|
|
Duru Aşiret, G. & Kapucu,S. (2016) The Effect of Reminiscence Therapy on Cognition, Depression, and Activities of Daily Living for Patients With Alzheimer Disease. Journal of geriatric psychiatry and neurology, 29(1), 31-37.
|
design: geen RCT
|
|
Graff, M. J., Vernooij-Dassen, M. J., Thijssen, M., Dekker, J., Hoefnagels, W. H., & OldeRikkert, M. G. (2007) Effects of community occupational therapy on quality of life, mood, and health status in dementia patients and their caregivers: a randomized controlled trial. The Journals of Gerontology Series A: Biological Sciences and Medical Sciences, 62(9), 1002-1009.
|
geen specifieke indicatie depressie
|
|
Jøranson, N., Pedersen, I., Rokstad, A. M. M., & Ihlebæk, C. (2015). Effects on Symptoms of Agitation and Depression in Persons With Dementia Participating in Robot-Assisted Activity: A Cluster-Randomized Controlled Trial. Journal of the American Medical Directors Association 16(10), 867-873.
|
geen specifieke indicatie depressie
|
|
Lam, L. C., Lui, V. W., Luk, D. N., Chau, R., So, C., Poon, V., ... & Fung, A. (2010). Effectiveness of an individualized functional training program on affective disturbances and functional skills in mild and moderate dementia--a randomized control trial. International journal of geriatric psychiatry, 25(2), 133-141.
|
geen specifieke indicatie depressie
|
|
Mahendra, N. (2004) Exercise and behavioural management training improves physical health and reduces depression in people with Alzheimer's disease. Evidence-Based Healthcare 8(2), 77-79.
|
geen specifieke indicatie depressie
|
|
Moyle, W., Cooke, M. L., Beattie, E., Shum, D. H., O’Dwyer, S. T., & Barrett, S. (2014) Foot massage versus quiet presence on agitation and mood in people with dementia: a randomised controlled trial. International journal of nursing studies, 51(6), 856-864.
|
geen specifieke indicatie depressie
|
|
Olsen, C., Pedersen, I., Bergland, A., Enders‐Slegers, M. J., Patil, G., & Ihlebæk, C. (2016) Effect of animal-assisted interventions on depression, agitation and quality of life in nursing home residents suffering from cognitive impairment or dementia: a cluster randomized controlled trial. International journal of geriatric psychiatry,1-10.
|
geen specifieke indicatie depressie
|
|
Werner, J., Wosch, T., & Gold, C. (2015) Effectiveness of group music therapy versus recreational group singing for depressive symptoms of elderly nursing home residents: pragmatic trial. Aging and Mental Health 1-9.
|
geen specifieke indicatie depressie
|
|
Williams, C. L., & Tappen, R. M. (2007). Effect of exercise on mood in nursing home residents with Alzheimer's disease. American Journal of Alzheimer's Disease & Other Dementias, 22(5), 389-397.
|
geen specifieke indicatie depressie
|
|
Systematische reviews: 17 SR's, waarbinnen 53 RCT’s geëxcludeerd
|
|
|
Adamson, B. C., Ensari, I., & Motl, R. W. (2015). Effect of exercise on depressive symptoms in adults with neurologic disorders: a systematic review and meta-analysis. Archives of physical medicine and rehabilitation, 96(7), 1329-1338.
Op Williams 2008 na, zijn 3 RCT’s geëxcludeerd:
Rolland, Y., Pillard, F., Klapouszczak, A., Reynish, E., Thomas, D., Andrieu, S., ... & Vellas, B. (2007). Exercise Program for Nursing Home Residents with Alzheimer's Disease: A 1‐Year Randomized, Controlled Trial. Journal of the American Geriatrics Society, 55(2), 158-165. (ook uit BARRETO 2015 en POTTER 2011)
Steinberg, M., Leoutsakos, J. M. S., Podewils, L. J., & Lyketsos, C. G. (2009). Evaluation of a home‐based exercise program in the treatment of Alzheimer's disease: The Maximizing Independence in Dementia (MIND) study. International journal of geriatric psychiatry, 24(7), 680-685.
Vreugdenhil, A., Cannell, J., Davies, A., & Razay, G. (2012). A community‐based exercise programme to improve functional ability in people with Alzheimer’s disease: A randomized controlled trial. Scandinavian journal of caring sciences, 26(1), 12-19. (ook uit BARRETO 2015)
|
Van de 4 RCT’s zijn er 3 geëxcludeerd
geen specifieke indicatie depressie
depressie niet primaire uitkomstmaat
geen specifieke indicatie depressie
|
|
Barreto P., Demougeot, L., Pillard, F., Lapeyre-Mestre, M. & Rolland, Y. (2015). Exercise training for managing behavioral and psychological symptoms in people with dementia: A systematic review and meta-analysis. Ageing Research Reviews, 24, 274-285.
Op Cheng 2012 en Williams 2008 na zijn 5 RCT’s geëxcludeerd:
Conradsson, M., Littbrand, H., Lindelöf, N., Gustafson, Y., & Rosendahl, E. (2010). Effects of a high-intensity functional exercise programme on depressive symptoms and psychological well-being among older people living in residential care facilities: a cluster-randomized controlled trial. Aging & mental health, 14(5), 565-576.
Dechamps, A., Diolez, P., Thiaudière, E., Tulon, A., Onifade, C., Vuong, T., ... & Bourdel-Marchasson, I. (2010). Effects of exercise programs to prevent decline in health-related quality of life in highly deconditioned institutionalized elderly persons: a randomized controlled trial. Archives of internal medicine, 170(2), 162-169.
Eggermont, L. H. P., Swaab, D. F., Hol, E. M., & Scherder, E. J. A. (2009). Walking the line: a randomised trial on the effects of a short term walking programme on cognition in dementia. Journal of Neurology, Neurosurgery & Psychiatry, 80(7), 802-804.
Rolland, Y., Pillard,F., Klapouszczak,A., Reynish,E., Thomas,D., Andrieu,S., Riviere,D., & Vellas,B. (2007) Exercise program for nursing home residents with Alzheimer's disease: a 1-year randomized, controlled trial. J.Am.Geriatr.Soc. 55, 158-165.
(Ook uit ADAMSON 2015 en POTTER 2011)
Vreugdenhil, A., Cannell, J., Davies, A., & Razay, G. (2012). A community‐based exercise programme to improve functional ability in people with Alzheimer’s disease: A randomized controlled trial. Scandinavian journal of caring sciences, 26(1), 12-19. (Ook uit ADAMSON 2015)
|
Van de 7 RCT’s zijn er 5 geëxcludeerd
geen specifieke indicatie depressie
geen dementie
depressie niet primaire uitkomstmaat
geen specifieke indicatie depressie
geen specifieke indicatie depressie
|
|
Chang, Y. S., Chu, H., Yang, C. Y., Tsai, J. C., Chung, M. H., Liao, Y. M., ... & Chou, K. R. (2015). The efficacy of music therapy for people with dementia: A meta‐analysis of randomised controlled trials. Journal of clinical nursing, 24(23-24), 3425-3440.
De volgende 5 RCT’s gericht op depressie, zijn geëxcludeerd:
Cooke, M., Moyle, W., Shum, D., Harrison, S., & Murfield, J. (2010). A randomized controlled trial exploring the effect of music on quality of life and depression in older people with dementia. Journal of Health Psychology, 15(5), 765-776.
Guétin, S., Portet, F., Picot, M. C., Pommie, C., Messaoudi, M., Djabelkir, L., ... & Touchon, J. (2009). Effect of music therapy on anxiety and depression in patients with Alzheimer's type dementia: randomised, controlled study. Dementia and geriatric cognitive disorders 28 (1), 36-46.
Janata, P. (2012). Effects of widespread and frequent personalized music programming on agitation and depression in assisted living facility residents with Alzheimer-type dementia. Music and Medicine, 4, 8-15.
Raglio, A., Bellelli, G., Traficante, D., Gianotti, M., Ubezio, M. C., Villani, D., & Trabucchi, M. (2008). Efficacy of music therapy in the treatment of behavioral and psychiatric symptoms of dementia. Alzheimer Disease & Associated Disorders, 22(2), 158-162. (ook uit UEDA 2013)
Raglio, A., Bellelli, G., Traficante, D., Gianotti, M., Ubezio, M. C., Gentile, S., ... & Trabucchi, M. (2010). Efficacy of music therapy treatment based on cycles of sessions: a randomised controlled trial. Aging and Mental Health, 14(8), 900-904. (ook uit Ueda 2013)
|
Van de 5 RCT’s gericht op depressie zijn er 5 geëxcludeerd
geen specifieke indicatie depressie
geen specifieke indicatie depressie
geen specifieke indicatie depressie
geen specifieke indicatie depressie
geen specifieke indicatie depressie
|
|
Huang H. C., Chen, Y. T., Chen, P. Y., Hu, S. H. L., Liu, F., Kuo, Y. L., & Chiu, H. Y. (2015). Reminiscence therapy improves cognitive functions and reduces depressive symptoms in elderly people with dementia: A meta-analysis of randomized controlled trials. Journal of the American Medical Directors Association, 16(12), 1087-1094.
Op Hsu 2009 na, zijn 7 RCT’s geëxcludeerd:
Goldwasser, A. N., Auerbach, S. M., & Harkins, S. W. (1987). Cognitive, affective, and behavioral effects of reminiscence group therapy on demented elderly. The International Journal of Aging and Human Development, 25(3), 209-222.
Hsieh, C.J., Chang,C., Su,S.F., Hsiao,Y.L., Shih,Y.W., Han,W.H., & Lin,C.C. (2010) Reminiscence group therapy on depression and apathy in nursing home residents with mild-to-moderate dementia. Journal of Experimental and Clinical Medicine 2, 72-78.
Nakamae, T., Yotsumoto, K., Tatsumi, E., & Hashimoto, T. (2014). Effects of productive activities with reminiscence in occupational therapy for people with dementia: A pilot randomized controlled study. Hong Kong Journal of Occupational Therapy, 24(1), 13-19.
O'Shea, E., Devane, D., Cooney, A., Casey, D., Jordan, F., Hunter, A., ... & Murphy, K. (2014). The impact of reminiscence on the quality of life of residents with dementia in long‐stay care. International journal of geriatric psychiatry, 29(10), 1062-1070.
Van Bogaert, P., Van Grinsven, R., Tolson, D., Wouters, K., Engelborghs, S., & Van der Mussele, S. (2013). Effects of SolCos model-based individual reminiscence on older adults with mild to moderate dementia due to Alzheimer disease: A pilot study. Journal of the American Medical Directors Association, 14(7), 528-e9.
Wang, J. J. (2007). Group reminiscence therapy for cognitive and affective function of demented elderly in Taiwan. International journal of geriatric psychiatry, 22(12), 1235-1240.
Woods, R. T., Bruce, E., Edwards, R. T., Elvish, R., Hoare, Z., Hounsome, B., ... & Rees, J. (2012). REMCARE: reminiscence groups for people with dementia and their family caregivers–effectiveness and cost-effectiveness pragmatic multicentre randomised trial. Health Technol Assess 16: 1-116.
|
Van de 8 RCT’s zijn er 7 geëxcludeerd
geen specifieke indicatie depressie
geen specifieke indicatie depressie
geen specifieke indicatie depressie
geen specifieke indicatie depressie
geen specifieke indicatie depressie
geen specifieke indicatie depressie
geen specifieke indicatie depressie
|
|
Moniz Cook, E. D., Swift, K., James, I., Malouf, R., De Vugt, M., & Verhey, F. (2012). Functional analysis‐based interventions for challenging behaviour in dementia. The Cochrane Library.
De volgende 3 RCT’s zijn geëxcludeerd.
Farran, C. J., Gilley, D. W., McCann, J. J., Bienias, J. L., Lindeman, D. A., & Evans, D. A. (2004). Psychosocial interventions to reduce depressive symptoms of dementia caregivers: A randomized clinical trial comparing two approaches. Journal of Mental Health and Aging, 10(4), 337-350.
Proctor, R., Burns, A., Powell, H. S., Tarrier, N., Faragher, B., Richardson, G., ... & South, B. (1999). Behavioural management in nursing and residential homes: a randomised controlled trial. The Lancet, 354(9172), 26-29. (Ook uit SPECTOR 2013)
Teri, L., Gibbons, L. E., McCurry, S. M., Logsdon, R. G., Buchner, D. M., Barlow, W. E., ... & Larson, E. B. (2003). Exercise plus behavioral management in patients with Alzheimer disease: a randomized controlled trial. Jama, 290(15), 2015-2022. (Ook uit OLAZARAN 2010, THUNE-BOYLE 2012 en POTTER 2011)
|
Van de 3 RCT’s zijn er 3 geëxcludeerd
Geen patiënten maar mantelzorgers met depressie
geen specifieke indicatie depressie
geen specifieke indicatie depressie
|
|
O’Connor , D. W., Ames, D., Gardner, B., & King, M. (2009). Psychosocial treatments of psychological symptoms in dementia: a systematic review of reports meeting quality standards. International Psychogeriatrics, 21(02), 241-251.
Op Teri 1997 na, is 1 RCT geëxcludeerd:
Baker, R., Holloway, J., Holtkamp, C., Larsson, A., Hartman, L. C., Pearce, R., ... & Owens, M. (2003). Effects of multi‐sensory stimulation for people with dementia. Journal of advanced nursing, 43(5), 465-477.
|
Van de 2 RCT’s is er 1 geëxcludeerd
geen specifieke indicatie depressie
|
|
Olazarán, J., Reisberg, B., Clare, L., Cruz, I., Peña-Casanova, J., Del Ser, T., ... & Spector, A. (2010). Nonpharmacological therapies in Alzheimer’s disease: a systematic review of efficacy. Dementia and geriatric cognitive disorders, 30(2), 161-178.
De volgende 4 RCT's zijn geëxcludeerd:
Chapman, S. B., Weiner, M. F., Rackley, A., Hynan, L. S., & Zientz, J. (2004). Effects of cognitive-communication stimulation for Alzheimer's disease patients treated with donepezil. Journal of Speech, Language, and Hearing Research, 47(5), 1149-1163.
Olazaran, J., Muniz, R., Reisberg, B., Peña-Casanova, J., Del Ser, T., Cruz-Jentoft, A. J., ... & Galiano, M. (2004). Benefits of cognitive-motor intervention in MCI and mild to moderate Alzheimer disease. Neurology, 63(12), 2348-2353.
Tadaka, E., & Kanagawa, K. (2004). A randomized controlled trial of a group care program for community‐dwelling elderly people with dementia. Japan Journal of Nursing Science, 1(1), 19-25.
Teri, L., Gibbons, L. E., McCurry, S. M., Logsdon, R. G., Buchner, D. M., Barlow, W. E., ... & Larson, E. B. (2003). Exercise plus behavioral management in patients with Alzheimer disease: a randomized controlled trial. Jama, 290(15), 2015-2022. (Ook uit MONIZ COOK 2012; THUNE-BOYLE 2012)
|
Van de 4 RCT’s gericht op depressie zijn er 4 geëxcludeerd
gemengde interventie: medisch
geen specifieke indicatie depressie
geen specifieke indicatie depressie
geen specifieke indicatie depressie
|
|
Oliveira, A. M. D., Radanovic, M., Mello, P. C. H. D., Buchain, P. C., Vizzotto, A. D. B., Celestino, D. L., ... & Forlenza, O. V. (2015) Nonpharmacological Interventions to Reduce Behavioral and Psychological Symptoms of Dementia: A Systematic Review. BioMed Research International 2015, 218980.
|
Er waren geen RCT’s gericht op depressie
|
|
Orgeta, V., Qazi, A., Spector, A. E., & Orrell, M. (2014). Psychological treatments for depression and anxiety in dementia and mild cognitive impairment. The Cochrane Library.
De volgende 4 RCT's zijn geëxcludeerd:
Burgener, S. C., Yang, Y., Gilbert, R., & Marsh-Yant, S. (2008). The effects of a multimodal intervention on outcomes of persons with early-stage dementia. American journal of Alzheimer's disease and other dementias, 23(4), 382-394. (ook uit POTTER 2011)
Burns, A., Guthrie, E., Marino-Francis, F., Busby, C., Morris, J., Russell, E., ... & Byrne, J. (2005). Brief psychotherapy in Alzheimer's disease. The British Journal of Psychiatry, 187(2), 143-147.
Tappen, R. M., & Williams, C. L. (2009). Therapeutic conversation to improve mood in nursing home residents with Alzheimer’s disease. Research in gerontological nursing, 2(4), 267-275.
Waldorff, F. B., Buss, D. V., Eckermann, A., Rasmussen, M. L. H., Keiding, N., Rishøj, S., ... & Waldemar, G. (2012). Efficacy of psychosocial intervention in patients with mild Alzheimer’s disease: the multicentre, rater blinded, randomised Danish Alzheimer Intervention Study (DAISY). BMJ 2012;345:1-14.
|
Van de 4 RCT’s gericht op depressie zijn er 4 geëxcludeerd
geen specifieke indicatie depressie
geen specifieke indicatie depressie
geen specifieke indicatie depressie
geen specifieke indicatie depressie
|
|
Orgeta, V., Qazi,A., Spector,A., & Orrell,M. (2015) Psychological treatments for depression and anxiety in dementia and mild cognitive impairment: systematic review and meta-analysis. British Journal of Psychiatry 207, 293-298
|
(doublure, zie Orgeta 2014)
|
|
Potter, R., Ellard, D., Rees, K., & Thorogood, M. (2011). A systematic review of the effects of physical activity on physical functioning, quality of life and depression in older people with dementia. International journal of geriatric psychiatry, 26(10), 1000-1011.
De volgende 4 RCT’s gericht op depressie, zijn geëxcludeerd:
Burgener, S. C., Yang, Y., Gilbert, R., & Marsh-Yant, S. (2008). The effects of a multimodal intervention on outcomes of persons with early-stage dementia. American journal of Alzheimer's disease and other dementias, 23(4), 382-394. (ook uit ORGETA 2014)
Rolland, Y., Pillard,F., Klapouszczak,A., Reynish,E., Thomas,D., Andrieu,S., Riviere,D., & Vellas,B. (2007) Exercise program for nursing home residents with Alzheimer's disease: a 1-year randomized, controlled trial. J.Am.Geriatr.Soc. 55, 158-165.
(ook uit ADAMSON 2015 en BARRETO 2015)
Teri, L., Gibbons, L. E., McCurry, S. M., Logsdon, R. G., Buchner, D. M., Barlow, W. E., ... & Larson, E. B. (2003). Exercise plus behavioral management in patients with Alzheimer disease: a randomized controlled trial. Jama, 290(15), 2015-2022. (ook uit MONIZ COOK 2012, OLAZARAN 2010 en THUNE-BOYLE 2012)
Van de Winckel, A., Feys, H., De Weerdt, W., & Dom, R. (2004). Cognitive and behavioural effects of music-based exercises in patients with dementia. Clinical rehabilitation, 18(3), 253-260.
|
Van de 4 RCT’s gericht op depressie zijn er 4 geëxcludeerd
geen specifieke indicatie depressie
geen specifieke indicatie depressie
geen specifieke indicatie depressie
geen specifieke indicatie depressie
|
|
Regan B. & Varanelli, L. (2013). Adjustment, depression, and anxiety in mild cognitive impairment and early dementia: a systematic review of psychological intervention studies. International Psychogeriatrics, 25(12), 1963-1984.
Op Teri 1997 na, zijn 4 RCT's geëxcludeerd:
Alexopoulos, G. S., Raue, P., & Areán, P. (2003). Problem-solving therapy versus supportive therapy in geriatric major depression with executive dysfunction. The American Journal of Geriatric Psychiatry, 11(1), 46-52.
George, D. R., & Singer, M. E. (2011). Intergenerational volunteering and quality of life for persons with mild to moderate dementia: results from a 5-month intervention study in the United States. The American Journal of Geriatric Psychiatry, 19(4), 392-396.
Jha, A., Jan, F., Gale, T., & Newman, C. (2013). Effectiveness of a recovery‐orientated psychiatric intervention package on the wellbeing of people with early dementia: a preliminary randomised controlled trial. International journal of geriatric psychiatry, 28(6), 589-596.
Kiosses, D. N., Arean, P. A., Teri, L., & Alexopoulos, G. S. (2010). Home-delivered problem adaptation therapy (PATH) for depressed, cognitively impaired, disabled elders: a preliminary study. The American Journal of Geriatric Psychiatry, 18(11), 988-998.
|
Van de 5 RCT's zijn er 4 geëxcludeerd.
geen dementie
depressie niet primaire uitkomstmaat
depressie niet primaire uitkomstmaat
geen dementie
|
|
Spector, A., Orrell,M., & Goyder,J. (2013) A systematic review of staff training interventions to reduce the behavioural and psychological symptoms of dementia. Ageing Research Reviews 12, 354-364.
De volgende 5 RCT's gericht op depressie zijn geëxcludeerd:
Finnema, E., Dröes, R. M., Ettema, T., Ooms, M., Adèr, H., Ribbe, M., & Tilburg, W. V. (2005). The effect of integrated emotion‐oriented care versus usual care on elderly persons with dementia in the nursing home and on nursing assistants: a randomized clinical trial. International journal of geriatric psychiatry, 20(4), 330-343.
Lyne, K. J., Moxon, S., Sinclair, I., Young, P., Kirk, C., & Ellison, S. (2006). Analysis of a care planning intervention for reducing depression in older people in residential care. Aging and Mental Health, 10(4), 394-403.
McCallion, P., Toseland, R. W., Lacey, D., & Banks, S. (1999). Educating nursing assistants to communicate more effectively with nursing home residents with dementia. The Gerontologist, 39(5), 546-558.
Proctor, R., Burns, A., Powell, H. S., Tarrier, N., Faragher, B., Richardson, G., ... & South, B. (1999). Behavioural management in nursing and residential homes: a randomised controlled trial. The Lancet, 354(9172), 26-29. (Ook uit MONIZ COOK 2012)
Teri, L., Huda, P., Gibbons, L., Young, H., & Van Leynseele, J. (2005). STAR: A Dementia-Specific Training Program for Staff in Assisted Living Residences Nancy Morrow-Howell, MSW, PhD, Editor. The Gerontologist, 45(5), 686-693.
|
Van de 5 RCT’s gericht op depressie zijn er 5 geëxcludeerd.
geen specifieke indicatie depressie
geen dementie
geen specifieke indicatie depressie
geen specifieke indicatie depressie
geen specifieke indicatie depressie
|
|
Testad, I., Corbett, A., Aarsland, D., Lexow, K.O., Fossey, J., Woods, B. & Ballard, C. (2014). The value of personalized psychosocial interventions to address behavioral and psychological symptoms in people with dementia living in care home settings: a systematic review. International Psychogeriatrics 26, 1083-1098.
Alleen Williams 2008 is geïncludeerd
|
Op 1 RCT na waren er geen RCT’s gericht op depressie
|
|
Thuné-Boyle I.C., Iliffe, S., Cerga-Pashoja, A., Lowery, D., & Warner, J. (2012). The effect of exercise on behavioral and psychological symptoms of dementia: towards a research agenda. International Psychogeriatrics 24, 1046-1057.
Op Williams 2008 na, is 1 RCT geëxcludeerd:
Teri, L., Gibbons, L. E., McCurry, S. M., Logsdon, R. G., Buchner, D. M., Barlow, W. E., ... & Larson, E. B. (2003). Exercise plus behavioral management in patients with Alzheimer disease: a randomized controlled trial. Jama, 290(15), 2015-2022. (Ook uit MONIZ COOK 2012; OLAZARAN 2010 en POTTER 2011)
|
Van de 2 RCT’s gericht op depressie is er 1 geëxcludeerd
geen specifieke indicatie depressie
|
|
Ueda, T., Suzukamo, Y., Sato, M., & Izumi, S. I. (2013). Effects of music therapy on behavioral and psychological symptoms of dementia: a systematic review and meta-analysis. Ageing Research Reviews 12, 628-641.
De 7 RCT’s zijn geëxcludeerd (waarvan 3 afgewezen op grond van taal: Japans; niet vermeld)
Guétin, S., Portet, F., Picot, M. C., Pommie, C., Messaoudi, M., Djabelkir, L., ... & Touchon, J. (2009). Effect of music therapy on anxiety and depression in patients with Alzheimer's type dementia: randomised, controlled study. Dementia and geriatric cognitive disorders 28 (1), 36-46. (ook uit CHANG 2013)
Raglio, A., Bellelli, G., Traficante, D., Gianotti, M., Ubezio, M. C., Villani, D., & Trabucchi, M. (2008). Efficacy of music therapy in the treatment of behavioral and psychiatric symptoms of dementia. Alzheimer Disease & Associated Disorders, 22(2), 158-162. (ook uit CHANG 2013)
Raglio, A., Bellelli, G., Traficante, D., Gianotti, M., Ubezio, M. C., Gentile, S., ... & Trabucchi, M. (2010). Efficacy of music therapy treatment based on cycles of sessions: a randomised controlled trial. Aging and Mental Health, 14(8), 900-904. (ook uit CHANG 2013)
Suzuki, M., Kanamori, M., Nagasawa, S., Tokiko, I. & Takayuki, S. (2007). Music therapy induced changes in behavioral evaluations, and saliva chromogranin A and immunoglobulin A concentrations in elderly patients with senile dementia. Geriatrics & Gerontology International, 7(1), 61–71.
|
Van de 7 RCT’s gericht op depressie zijn er 7 geëxcludeerd
geen specifieke indicatie depressie
geen specifieke indicatie depressie
geen specifieke indicatie depressie
geen specifieke indicatie depressie
|
|
Verkaik, R., van Weert, J. & Francke, A. L. (2005). The effects of psychosocial methods on depressed, aggressive and apathetic behaviors of people with dementia: a systematic review. International journal of geriatric psychiatry, 20(4), 301-314.
Alleen Teri 1997 is geïncludeerd.
|
Op 1 RCT na waren er geen RCT’s gericht op depressie
|