Uitgangsvraag
Welke randvoorwaarden gelden bij starten en gebruik van psychofarmaca voor probleemgedrag bij mensen met dementie?
Deze uitgangsvraag naar criteria voor passend gebruik van psychofarmaca voor probleemgedrag bij mensen met dementie is opgedeeld in de volgende drie subvragen:
- Criteria voor starten van psychofarmaca-prescriptie voor probleemgedrag bij mensen met dementie (inclusief zo nodig prescriptie en prescriptie in crisissituaties)
- Criteria voor evaluatie van effect en bijwerkingen tijdens gebruik van psychofarmaca voor probleemgedrag bij mensen met dementie,
- Criteria voor chronisch gebruik van psychofarmaca voor probleemgedrag bij mensen met dementie: afbouw- en stoppogingen en chronisch gebruik
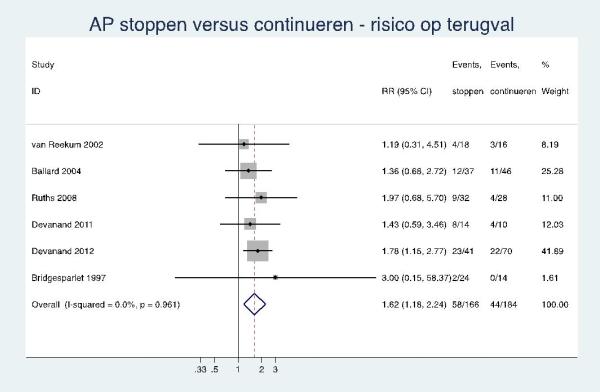
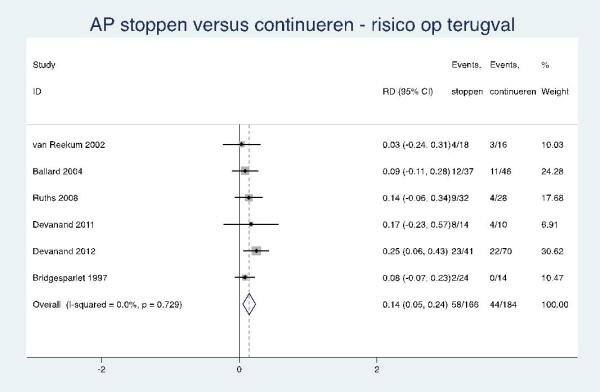
Voor de derde subvraag ‘afbouwen en stoppen van psychofarmaca’ is een literatuuronderzoek verricht naar afbouwen/stoppen van psychofarmaca na langdurig gebruik voor behandeling van probleemgedrag bij mensen met dementie.
Aanleiding
In de behandeling van probleemgedrag bij mensen met dementie is bij een aantal vormen van probleemgedrag de keuze voor en gebruik van psychofarmaca een mogelijkheid. Omdat de effectiviteit van psychofarmaca voor probleemgedrag bij mensen met dementie bescheiden is en de bijwerkingen aanzienlijk kunnen zijn op grond van het beschikbare bewijs uit wetenschappelijk onderzoek (zie de modules over behandeling van probleemgedrag van deze richtlijn), is passend gebruik van psychofarmaca van groot belang.
Aanbevelingen
- Alvorens te starten met een psychofarmacon vergewist de arts zich ervan dat er een goede probleemanalyse van het probleemgedrag heeft plaatsgevonden, dat een daarop gebaseerde behandeling heeft plaatsgevonden die onvoldoende effect had, dat niet-farmacologische behandelingsopties benut zijn en dat dat er bewijs is voor effectiviteit van het voor te schrijven psychofarmacon.
De arts noteert indicatie/doelsymptoom waarvoor het psychofarmacon wordt voorgeschreven en overlegt over het starten van het psychofarmacon met de wettelijk vertegenwoordiger van de patiënt. - ‘Zo nodig gebruik’ van psychofarmaca voor probleemgedrag bij mensen met dementie wordt ontraden. Slechts in uitzonderlijke, nauwkeurig omschreven situaties is er enige ruimte voor prescriptie van een psychofarmacon voor intermitterend gebruik.
- In acute crisissituaties (heftige agitatie/agressie/angst) of in situaties met afweer/agressie bij verlenen van noodzakelijke zorg kan, in situaties met gevaar/ernstige lijdensdruk voor de patiënt of gevaar voor anderen, een psychofarmacon worden voorgeschreven ter sedatie (haloperidol; lorazepam).
Besluit hiertoe vindt door de arts plaats. Deze informeert de wettelijk vertegenwoordiger van de patiënt, zorgt voor adequate verslaglegging, en handelt conform de wettelijke regels die gelden rond dwangbehandeling. Sedatie vindt zo kort mogelijk plaats. - Na starten van een psychofarmacon voor probleemgedrag bij mensen met dementie worden de eerste maand minimaal wekelijks effect en bijwerkingen gemonitord en daarna minimaal maandelijks.
- Uiterlijk drie maanden na starten van een psychofarmacon (antipsychoticum, antidepressivum, cholinesteraseremmer) voor probleemgedrag bij mensen met dementie wordt een afbouwpoging gedaan met als doel te stoppen. Geadviseerd wordt om geleidelijk af te bouwen.
- Anxiolytica en hypnotica dienen niet langer dan twee tot vier weken te worden gebruikt. Geadviseerd wordt geleidelijk af te bouwen.
- Herstarten van een psychofarmacon (antipsychoticum, antidepressivum, cholinesteraseremmer) voor probleemgedrag bij mensen met dementie na stoppen is in uitzonderlijke gevallen mogelijk. Bijvoorbeeld wanneer ernstig probleemgedrag terugkeert na een afbouw-/stoppoging welke plaatsvindt binnen drie maanden na aanvang van de behandeling.
- Chronisch gebruik van een psychofarmacon (antipsychoticum, antidepressivum, cholinesteraseremmer) voor probleemgedrag bij mensen met dementie is alleen acceptabel wanneer er minimaal twee afbouw/stoppogingen gedaan zijn, psychosociale interventies niet effectief gebleken zijn en externe consultatie door kaderarts PG, ouderenpsychiater of Centrum voor Consultatie en Expertise (bij zeer complexe problematiek) heeft plaatsgevonden.
Voor de doseringstabel van de medicatie verwijzen we naar module doseringstabel psychofarmaca
Referenties
Ballard CG, Thomas A, Fossey J, et al. (2004) A 3-month, randomized, placebo-controlled, neuroleptic discontinuation study in 100 people with dementia: the neuropsychiatric inventory median cutoff is a predictor of clinical outcome. J Clin Psychiatry;65(1):114-119.
Ballard C, Lana MM, Theodoulou M, et al. (2008) A randomised, blinded, placebo-controlled trial in dementia patients continuing or stopping neuroleptics (the DART-AD trial). PLoS Med ;5(4):e76.
Bergh S, Selbaek G, Engedal K. (2012) Discontinuation of antidepressants in people with dementia and neuropsychiatric symptoms (DESEP study): double blind, randomised, parallel group, placebo controlled trial. Bmj. 2012;344:e1566.
Bridges-Parlet S, Knopman D, Steffes S. Withdrawal of Neuroleptic Medications from Institutionalized Dementia Patients: Results of a Double-Blind, Baseline-Treatment-Controlled Pilot. Study.J Geriatr Psychiatry Neurol; 10:119-1126.
Declercq T, Petrovic M, Azermai M, et al. (2013) Withdrawal versus continuation of chronic antipsychotic drugs for behavioural and psychological symptoms in older people with dementia. Cochrane Database Syst Rev. 2013;3:Cd007726.
Devanand DP, Pelton GH, Cunqueiro K, et al. (2011) A 6-month, randomized, double-blind, placebo-controlled pilot discontinuation trial following response to haloperidol treatment of psychosis and agitation in Alzheimer’s disease. Int J Geriatr Psychiatry; 26(9):937-943.
Devanand DP, Mintzer J, Schultz SK, et al. (2012) Relapse risk after discontinuation of risperidone in Alzheimer’s disease. N Engl J Med;367(16):1497-1507.
Findlay DJ, Sharma J, McEwen J. (1989) Double-blind controlled withdrawal of thioridazine treatment in elderly female inpatients with senile dementia. Int J Ger Psychiatry; 4: 115-120.
Holmes C, Wilkinson D, Dean C, et al. The efficacy of donepezil in the treatment of neuropsychiatric symptoms in Alzheimer disease. Neurology. 2004;63(2):214-219.
Kertesz A, Morlog D, Light M, et al. Galantamine in frontotemporal dementia and primary progressive aphasia. Dement Geriatr Cogn Disord. 2008;25(2):178-185.
Pan YJ, Wu CS, Gau SS, Chan HY, Banerjee S. Antipsychotic discontinuation in patients with dementia: a systematic review and meta-analysis of published randomized controlled studies. Dement Geriatr Cogn Disord. 2014;37(3-4):125-40.
Van Reekum R, Clarke D, Conn D, et al. A randomized, placebo-controlled trial of the discontinuation of long-term antipsychotics in dementia. Int Psychogeriatr. 2002;14(2):197-210.
Ruths S, Straand J, Nygaard HA, Aarsland D. Stopping antipsychotic drug therapy in demented nursing home patients: a randomized, placebo-controlled study--the Bergen District Nursing Home Study (BEDNURS). Int J Geriatr Psychiatry. 2008;23(9):889-895.
Zuidema SU, Johansson A, Selbaek G, Murray M, Burns A, Ballard C, Koopmans RT. A consensus guideline for antipsychotic drug use for dementia in care homes. Bridging the gap between scientific evidence and clinical practice. Int Psychogeriatr. 2015 Nov;27(11):1849-1859.
En supplement: https://www.cambridge.org/core/journals/international-psychogeriatrics/article/consensus-guideline-for-antipsychotic-drug-use-for-dementia-in-care-homes-bridging-the-gap-between-scientific-evidence-and-clinical-practice/2EDA7ADF3E62D0358FA928029FFCB643#fndtn-supplementary-materialshttps://www.cambridge.org/core/journals/international-psychogeriatrics/article/consensus-guideline-for-antipsychotic-drug-use-for-dementia-in-care-homes-bridging-the-gap-between-scientific-evidence-and-clinical-practice/2EDA7ADF3E62D0358FA928029FFCB643#fndtn-supplementary-materials