Uitgangsvraag
Hoe dienen katheter-gerelateerde urineweginfecties bij patiënten met een blaaskatheter behandeld te worden?
De uitgangsvraag is verdeeld in de volgende subvragen:
- Wat is de positie van antibiotica in de behandeling van katheter-gerelateerde urineweginfecties bij patiënten met een blaaskatheter?
- Welke antibiotica zijn het meest geschikt als eerstekeuzemiddel?
- Wat is de optimale duur van antibioticabehandeling?
Aanbevelingen
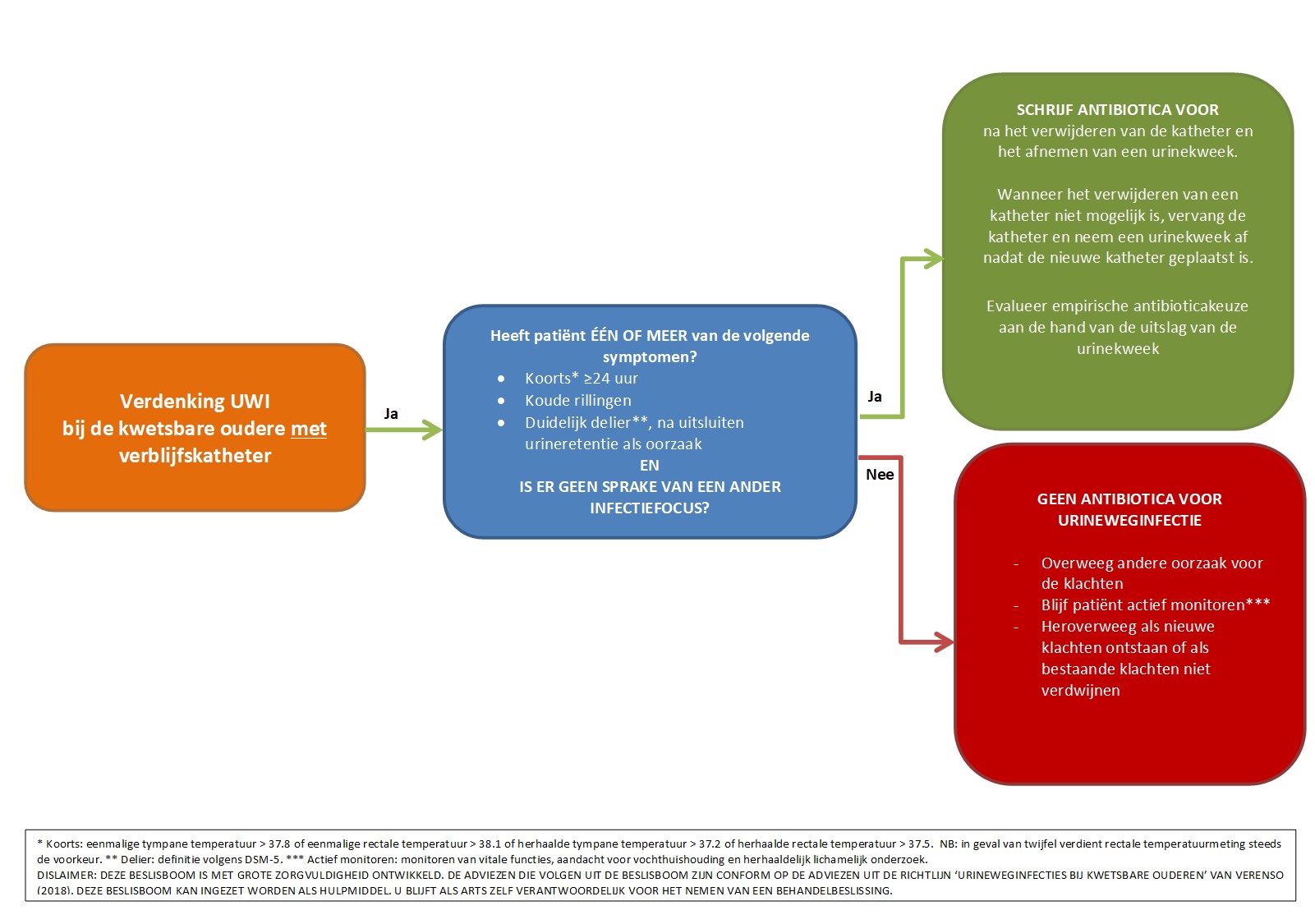
- Bij koorts gedurende ≥24 uur, koude rillingen en/of een duidelijk delirium, is een antibioticum voorschrift op basis van een mogelijke katheter-gerelateerde urineweginfectie alleen aangewezen, indien alle andere mogelijke (infectieuze en niet-infectieuze) oorzaken zijn uitgesloten en er geen sprake is van een urineretentie.
- Verwijder of vervang de blaaskatheter voor aanvang van de behandeling van een katheter-gerelateerde urineweginfectie.
- Neem een urinemonster - spontaan geloosd, of afgenomen uit de nieuwe blaaskatheter - voor inzetten van kweek alvorens antibiotische behandeling te starten voor een katheter-gerelateerde urineweginfectie.
- Baseer de keus van empirische therapie bij katheter-gerelateerde urineweginfecties zo mogelijk op lokale resistentie data en/of eerdere kweekgegevens van patiënt.
- Indien lokale resistentie data en eerdere kweekresultaten ontbreken, kan bij katheter-gerelateerde urineweginfecties gestart worden met amoxicilline/clavulaanzuur, cotrimoxazol [1] of ciprofloxacine.
Behandel vrouwen gedurende tien dagen en mannen veertien dagen. - De aanbevolen behandelduur van een katheter-gerelateerde urineweginfectie is zeven dagen voor patiënten met symptomen die snel verdwijnen en tien tot veertien dagen voor patiënten met een vertraagde respons (Hooton, 2010).
- Stroomlijn empirische therapie zodra de kweekresultaten beschikbaar zijn en pas zo nodig het antibioticum aan.
[1] Voorzichtigheid is geboden bij coumarine gebruik, neem contact op met de trombosedienst